Verabschieden Sie sich von Hüftschmerzen: Umfassende Informationen über Hüftimplantat-Optionen von Dr. Ahmet Kaplan
Guten Tag, ich bin Dr. Ahmet Kaplan, Spezialist für Orthopädie und Traumatologie. Seit vielen Jahren helfe ich in meiner Klinik Patienten, die mit Problemen des Bewegungsapparates zu kämpfen haben, die ihre Lebensqualität erheblich beeinträchtigen. Zu den vordergründigsten dieser Probleme gehören zweifellos Hüftprobleme. Oft resultierend aus altersbedingter Abnutzung oder verschiedenen Krankheiten, können Hüftschmerzen und eingeschränkte Beweglichkeit Menschen daran hindern, selbst die einfachsten alltäglichen Aufgaben zu erfüllen. Grundlegende Bewegungen wie Gehen, Sitzen oder Treppensteigen können zur Qual werden. Hüftgelenkschäden können auch bei Sportlern oder jungen Menschen auftreten, die ein Trauma erlitten haben.
Genau an diesem Punkt kommt eine der erfreulichsten Lösungen der modernen Medizin ins Spiel: die Hüftprothesenoperation, bei der das geschädigte Hüftgelenk durch ein künstliches Implantat ersetzt wird. Wenn dieser Eingriff am richtigen Patienten mit der richtigen Technik und dem geeigneten Implantat durchgeführt wird, stellt er unseren Patienten buchstäblich die Bewegungsfreiheit wieder her. Ein schmerzfreies Leben und die Rückkehr zu aktiven Tagen sind dann kein Traum mehr.
Doch wie funktioniert diese bemerkenswerte Lösung? Was ist eine Hüftprothese? Wann ist sie notwendig? Und am wichtigsten: Welche Hüftimplantat-Optionen gibt es? Denn es gibt nicht nur einen einzigen Typ von Hüftprothese. Jeder Patient, jedes Hüftproblem ist einzigartig, und die Auswahl des am besten geeigneten Implantats auf der Grundlage dieser individuellen Unterschiede ist von entscheidender Bedeutung für das Erreichen des besten Ergebnisses.
Lassen Sie uns gemeinsam die Antworten auf diese Fragen erkunden, beginnend mit der faszinierenden Struktur unseres Hüftgelenks. Mein Ziel ist es, Ihnen dieses Thema in verständlicher, freundlicher Weise zu vermitteln, ohne sich in technischen Details zu verlieren, und die Fragen zu beantworten, die Sie möglicherweise haben.
Kapitel 1: Unser Hüftgelenk: Ein Meisterwerk der Ingenieurskunst
Unser Hüftgelenk ist vielleicht eines der stärksten und am stärksten belasteten Gelenke in unserem Körper. Das Hüftgelenk wird durch die Artikulation der tiefen, becherförmigen Gelenkpfanne im Becken, dem Acetabulum (oder Hüftpfanne), und dem kugelförmigen Kopf des Oberschenkelknochens (Femur), dem Femurkopf, gebildet. Sie können es sich wie einen Ball in einer Pfanne vorstellen. Dieser Ball (Femurkopf) passt perfekt in die Pfanne (Acetabulum).
Die Oberflächen dieser knöchernen Strukturen sind mit Gelenkknorpel bedeckt, einem glatten, gleitfähigen Gewebe. Der Gelenkknorpel verhindert das Reiben der Knochen aneinander, erleichtert die Bewegung und absorbiert Belastungen, die auf das Gelenk wirken. Die Gelenkkapsel und starke Bänder halten diese Struktur zusammen, während die umliegenden Muskeln (Hüftmuskeln, Oberschenkelmuskeln) uns das Bewegen ermöglichen und das Gelenk unterstützen.
Die Hauptfunktion des Hüftgelenks besteht darin, unser Körpergewicht zu tragen und uns eine breite Palette von Bewegungen zu ermöglichen, wie z. B. Gehen, Laufen, Springen, Bücken und Sitzen. Dank dieser perfekten Passform und Funktion gehen wir oft durchs Leben, ohne überhaupt seine Anwesenheit zu bemerken. Wenn jedoch dieses empfindliche Gleichgewicht gestört wird, wenn die Gelenkoberflächen beschädigt sind oder ihre Übereinstimmung verloren geht, werden Hüftschmerzen und Funktionsverlust unvermeidlich.
Kapitel 2: Warum Schmerzt die Hüfte? Häufige Probleme und Ursachen
Während Hüftschmerzen in jeder Lebensphase auftreten können, sind sie besonders nach dem mittleren Alter und im höheren Alter häufiger. Es kann zahlreiche zugrundeliegende Ursachen für diesen Schmerz geben. Zu den Erkrankungen, die ich in meiner Klinik am häufigsten antreffe und die eine Hüftprothesenoperation erforderlich machen können, gehören:
Osteoarthrose (Gelenkverschleiß): Dies ist bei weitem der häufigste Grund für eine Hüftprothesenoperation. Medizinisch auch als degenerative Gelenkerkrankung bekannt, ist Osteoarthrose ein Zustand, bei dem sich der Gelenkknorpel im Laufe der Zeit abnutzt, verdünnt und schließlich vollständig verschwindet. Wenn der Knorpel verloren geht, beginnen die Knochen aneinander zu reiben. Diese Reibung führt zu Schmerzen, Steifheit, eingeschränkter Beweglichkeit und Gelenkdeformitäten. Arthrose kann eine natürliche Folge des Alterns sein, aber sie kann auch durch Faktoren wie genetische Veranlagung, Fettleibigkeit, frühere Gelenkverletzungen, angeborene Gelenkprobleme oder Überbeanspruchung beschleunigt werden oder in jüngeren Jahren auftreten. Patienten verspüren typischerweise starke Schmerzen beim Gehen, Treppensteigen oder beim Aufstehen nach längerem Sitzen.
Rheumatoide Arthritis und andere entzündliche Gelenkerkrankungen: Rheumatoide Arthritis ist eine Autoimmunerkrankung (im Zusammenhang mit dem Immunsystem), bei der der Körper seine eigenen Gelenkschleimhäute angreift. Diese Entzündung kann den Gelenkknorpel und den Knochen im Laufe der Zeit fortschreitend zerstören. Sie kann viele Gelenke im Körper betreffen, nicht nur die Hüfte. Andere entzündliche rheumatische Erkrankungen wie Morbus Bechterew (ankylosierende Spondylitis) können ebenfalls erhebliche Schäden am Hüftgelenk verursachen und die Notwendigkeit einer Prothese mit sich bringen. Bei diesen Erkrankungen können Schmerzen und Steifheit, insbesondere morgens oder nach Ruheperioden, ausgeprägt sein.
Avaskuläre Nekrose (AVN) / Osteonekrose: Dieser Zustand resultiert aus einer Unterbrechung der Blutversorgung zum Femurkopf, was zum Absterben des Knochengewebes und dessen Kollaps führt. Ursachen für AVN sind unter anderem die langfristige Einnahme von Kortikosteroiden, übermäßiger Alkoholkonsum, Rauchen, Trauma (Hüftluxation oder -fraktur), Bluterkrankungen wie Sichelzellenanämie, Strahlentherapie und einige Stoffwechselerkrankungen. Der Femurkopf, der nicht ausreichend durchblutet wird, wird unfähig, die auf ihn wirkende Last zu tragen, seine Form wird verzerrt und Schmerzen beginnen. AVN kann junge oder mittelalte Menschen betreffen und ist ein fortschreitender Zustand.
Posttraumatische Zustände: Hüftfrakturen (insbesondere Schenkelhalsfrakturen und Acetabulumfrakturen) oder schwere Hüftluxationen können bleibende Gelenkschäden verursachen. Eine Unterbrechung der Blutversorgung durch die Frakturlinie (Risiko für AVN), Schäden an den Gelenkoberflächen oder eine Fehlstellung (schlechte Heilung) der Fraktur können zu starken Schmerzen und der Entwicklung von Arthrose führen. Insbesondere bei älteren Patienten auftretende Schenkelhalsfrakturen erfordern in der Regel eine Notoperation und oft eine partielle oder totale Hüftprothese.
Angeborene Hüftluxation (Entwicklungsdysplasie der Hüfte) und andere angeborene Deformitäten: Wenn das Hüftgelenk von Geburt an nicht richtig entwickelt ist oder luxiert ist, tragen die Gelenkoberflächen das Gewicht auf abnormale Weise, was im Laufe der Zeit zur Entwicklung schwerer Arthrose führt. Da die anatomische Struktur dieser Patienten unterschiedlich sein kann, kann die Prothesenchirurgie komplexer sein und spezielle Implantate erfordern.
Jede dieser Erkrankungen kann die normale Funktion des Hüftgelenks stören und zu Schmerzen, Steifheit, Gehschwierigkeiten und einer Abnahme der allgemeinen Lebensqualität führen. Anfängliche Behandlungen wie Schmerzmittel und Physiotherapie können eine gewisse Linderung verschaffen, aber wenn der Gelenkschaden schwerwiegend ist, ist eine Operation die endgültige Lösung.
Als Dr. Ahmet Kaplan bespreche ich diesen Prozess gründlich mit jedem meiner Patienten. Die Behandlungsentscheidung wird gemeinsam getroffen, basierend auf dem Alter des Patienten, dem allgemeinen Gesundheitszustand, dem Aktivitätsniveau, der Schmerzintensität, dem Grad des Gelenkschadens und, was am wichtigsten ist, den Erwartungen des Patienten. Die Entscheidung zur Operation wird in der Regel getroffen, wenn alle anderen Methoden versucht und fehlgeschlagen sind und die Lebensqualität des Patienten auf ein inakzeptables Niveau gesunken ist.
Kapitel 4: Die Hüftprothese (Implantat): Wiederherstellung der Bewegungsfreiheit
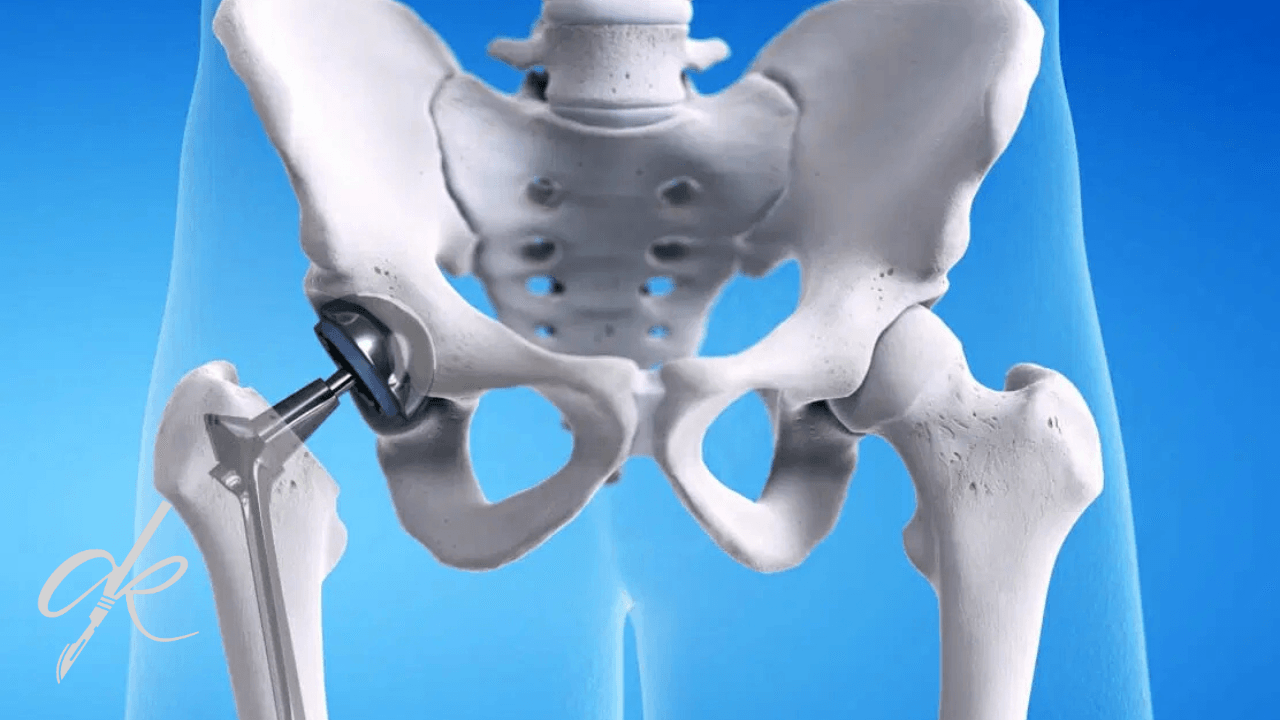
Die Hüftprothese, medizinisch als Arthroplastik bekannt, ist der Eingriff, bei dem beschädigte Hüftgelenkoberflächen entfernt und durch künstliche Teile (Implantate) ersetzt werden. Diese künstlichen Teile bestehen typischerweise aus speziellen Metalllegierungen (Titan, Kobalt-Chrom), hochdichtem Polyethylen-Kunststoff oder Keramik. Diese Materialien sind biokompatibel (verträglich mit dem Körper) und verschleißfest.
Die Hauptfunktion einer Hüftprothese besteht darin, die beschädigten Gelenkoberflächen zu ersetzen und schmerzfreie und reibungslose Bewegung zu ermöglichen. Der beschädigte Knorpel und Knochen im Acetabulum (Beckenknochen) werden gereinigt und eine künstliche Pfanne (Acetabulum-Komponente) implantiert. Der Femurkopf wird abgetrennt und durch einen künstlichen Kopf (Femurkopf) ersetzt, der an einem in den Oberschenkelknochen (Femurschaft) eingeführten Schaft befestigt ist. Dieser neue Kopf bewegt sich innerhalb eines speziellen Inlays in der künstlichen Pfanne. Dieses künstliche Kugelgelenksystem bietet, genau wie ein gesundes Hüftgelenk, eine schmerzfreie und umfangreiche Bewegungsfreiheit.
Die moderne Hüftprothesenchirurgie reduziert oder eliminiert den Schmerz der Patienten dramatisch, stellt ihre Gehfähigkeit wieder her, ermöglicht ihnen die Durchführung täglicher Aktivitäten und verbessert ihre allgemeine Lebensqualität erheblich. Für viele Menschen, die jahrelang unter Schmerzen gelitten haben, bedeutet dies buchstäblich einen Neuanfang.
Kapitel 5: Hüftimplantat-Optionen: Ein vielschichtiger Entscheidungsprozess
Wie ich bereits erwähnt habe, gibt es nicht die eine “beste” Hüftprothese. Die beste Prothese ist die, die basierend auf den individuellen Bedürfnissen, dem Alter, dem Aktivitätsniveau, der Knochenqualität und der zugrundeliegenden Erkrankung des Patienten ausgewählt wird. Hier sind die Haupttypen von Hüftimplantaten und ihre Eigenschaften:
5.1 Totale Hüftendoprothese (TEP – Total Hip Arthroplasty):
Dies ist die am häufigsten durchgeführte und bekannteste Art der Hüftprothese. Sie bezieht sich auf die Operation, bei der sowohl die Pfanne im Acetabulum als auch der Femurkopf ersetzt werden. Sie ist der Goldstandard für Erkrankungen, die das gesamte Gelenk betreffen, wie z. B. schwere Arthrose, rheumatoide Arthritis und avaskuläre Nekrose.
Eine TEP besteht aus drei Hauptkomponenten:
Femoral-Komponente: Dieser Teil wird in den Oberschenkelknochen (Femur) eingesetzt. Er besteht aus einem Schaft, der in den Knochen eingeführt wird, und einem kugelförmigen Kopf, der am Schaft befestigt ist. Der Schaft besteht üblicherweise aus einer Titan- oder Kobalt-Chrom-Legierung. Zwei Hauptmethoden werden zur Fixierung des Schafts am Knochen verwendet:
- Zementierte Prothesen: Der Schaft wird mit einem speziellen Knochenzement (Polymethylmethacrylat – PMMA) im Knochen fixiert. Sie werden in der Regel für ältere Patienten mit schlechter Knochenqualität oder in bestimmten Revisionssituationen (Nachoperation) bevorzugt. Der Vorteil ist, dass eine sofortige Belastung möglich ist.
- Unzementierte Prothesen: Die Oberfläche des Schafts ist aufgeraut oder speziell beschichtet (wie Hydroxylapatit), um das Einwachsen von Knochen zu fördern. Der Schaft wird fest in den Knochen gepresst, und es wird erwartet, dass der Knochen im Laufe der Zeit auf die Oberfläche der Prothese wächst. Sie werden für jüngere, aktive Patienten mit guter Knochenqualität aufgrund ihres Potenzials für langfristige Haltbarkeit bevorzugt. Das Einwachsen von Knochen dauert mehrere Wochen oder Monate.
- Hybridprothesen: Bei diesem Ansatz wird die Acetabulum-Pfanne in der Regel unzementiert, während der Femurschaft zementiert eingesetzt wird. Dies zielt darauf ab, die Vorteile beider Methoden zu nutzen.
Acetabulum-Komponente: Dieser Teil wird in die natürliche Pfanne im Beckenknochen eingesetzt. Er besteht üblicherweise aus einer äußeren Metallschale und einem Inlay, das in diese Schale passt. Die äußere Schale wird typischerweise ohne Zement in den Knochen gepresst oder mit Schrauben fixiert. Selten kann auch eine zementierte Methode verwendet werden. Das Inlay ist die Oberfläche innerhalb der Pfanne, in der sich der Kopf bewegt, und es kann aus verschiedenen Materialien hergestellt werden (Polyethylen, Keramik oder Metall). Diese Materialien werden im nächsten Kapitel ausführlicher besprochen.
Kopf (Femoraler Kopf): Dies ist der kugelförmige Teil, der am Ende des Femurschafts befestigt ist. Er artikuliert mit dem Inlay in der Acetabulum-Komponente und ermöglicht so die Gelenkbewegung. Er besteht aus Keramik oder Metall. Die Größe des Kopfes beeinflusst die Gelenkstabilität und das Bewegungsausmaß. Im Allgemeinen bieten größere Köpfe mehr Stabilität, aber das Verschleißrisiko variiert je nach Material.
Vorteile der TEP: Hochwirksam bei der Schmerzlinderung, stellt die Bewegungsfreiheit erheblich wieder her, und mit modernen Implantaten beträgt ihre Lebensdauer typischerweise 20-25 Jahre oder mehr. Die überwiegende Mehrheit der Patienten kann zu normalen oder nahezu normalen Aktivitätsniveaus zurückkehren.
Nachteile der TEP: Es ist ein größerer chirurgischer Eingriff und birgt Risiken wie Infektion, Luxation, Lockerung, Beinlängendifferenz (diese werden im Abschnitt Risiken detailliert behandelt). Der Genesungsprozess erfordert Geduld.
Chirurgische Zugangswege: Für die TEP-Operation gibt es verschiedene chirurgische Zugangswege (der Weg, über den die Inzision gemacht und die Muskeln erreicht werden). Die häufigsten sind der posterolaterale (von hinten-seitlich), der direkte laterale (direkt von der Seite) und der direkte anteriore (direkt von vorne) Zugangsweg. Jeder Zugangsweg hat seine eigenen Vor- und Nachteile (können sich in Bezug auf Muskelschäden, Genesungsgeschwindigkeit und Luxationsrisiko unterscheiden). Der am besten geeignete Zugangsweg wird basierend auf der Erfahrung des Chirurgen und der Anatomie des Patienten gewählt. Als Dr. Ahmet Kaplan bestimme ich die am besten geeignete chirurgische Technik basierend auf dem Zustand des Patienten und dem Ziel, die besten Ergebnisse zu erzielen.
5.2 Hemiendoprothese (Teilprothese):
Bei dieser Methode werden nur der Femurkopf und -hals abgetrennt und entfernt und durch eine künstliche Komponente bestehend aus einem Femurschaft und einem Kopf ersetzt. Die Acetabulum-Pfanne im Beckenknochen wird nicht implantiert; der Kopf der femoralen Prothese artikuliert direkt auf der eigenen Acetabulum-Knorpel des Patienten.
Die Hemiendoprothese wird in der Regel für Schenkelhalsfrakturen bei älteren, weniger aktiven Patienten mit schlechter Knochenqualität bevorzugt. Die kürzere Operationszeit und weniger Knochenentfernung im Vergleich zur Totalprothese können den chirurgischen Stress für diese Patienten reduzieren.
Vorteile der Hemiendoprothese: Kürzere Operationszeit, geringerer Blutverlust, keine chirurgische Intervention am Acetabulum im Vergleich zur Totalprothese. Nachteile der Hemiendoprothese: Höheres Risiko von Verschleiß und Schmerz im Acetabulum im Laufe der Zeit, da der Prothesenkopf auf dem eigenen Knorpel des Patienten reibt. Daher wird sie in der Regel bei jüngeren oder aktiven Patienten nicht bevorzugt, da das Risiko, in Zukunft eine Totalprothese zu benötigen, höher ist. Die Hemiendoprothese wird typischerweise verwendet, um Symptome in Situationen schnell zu lindern, in denen die Lebenserwartung oder das Aktivitätsniveau des Patienten gering ist.
5.3 Oberflächenersatzprothese (Kappenprothese / Hüft-Resurfacing):
Dies ist ein relativ seltenerer Prothesentyp und wird in der Regel für junge, aktive Patienten mit sehr guter Knochenqualität in Betracht gezogen. Beim Hüft-Resurfacing wird der Femurkopf nicht vollständig abgetrennt; stattdessen wird eine dünne Metallkappe über die Oberfläche des Femurkopfes und in die Acetabulum-Pfanne eingesetzt. Das bedeutet, dass ein erheblicher Teil des Knochens erhalten bleibt.
Vorteile der Oberflächenersatzprothese: Mehr Knochenerhaltung, gilt als natürliche Bewegungsfreiheit und Gefühl bietend, Potenzial für eine einfachere Revisionsoperation, falls diese in Zukunft benötigt wird. Nachteile/Risiken: Risiko der Freisetzung von Metallionen aufgrund der Metall-auf-Metall-Artikulation (dies wird im Abschnitt Materialien detailliert behandelt), Risiko einer Schenkelhalsfraktur (insbesondere bei Frauen und bei grenzwertiger Knochenqualität), die chirurgische Technik ist anspruchsvoller. Der Einsatz von Hüft-Resurfacing ist in den letzten Jahren aufgrund der Risiken der Metallionen-Freisetzung deutlich zurückgegangen und wird nur noch in sehr spezifischen Situationen von erfahrenen Chirurgen an sorgfältig ausgewählten Patienten durchgeführt.
5.4 Duokopf-Prothesen (Dual Mobility Implants):
Dieses Prothesendesign wurde speziell für Patienten mit hohem Risiko einer Hüftluxation entwickelt. Bei traditionellen Prothesen bewegt sich der Metall- oder Keramikkopf innerhalb einer metallenen Pfanne mit Polyethylen-Inlay. Bei Duokopf-Implantaten wird ein kleinerer Kopf (in der Regel Keramik) innerhalb eines größeren, dickwandigen Polyethylen-“zweiten Kopfes” platziert. Dieser zweite Kopf aus Polyethylen bewegt sich dann frei innerhalb der Metallschale. Somit hat die Prothese zwei Artikulationspunkte: die Bewegung des Kopfes innerhalb des Polyethylens und die Bewegung des Polyethylens innerhalb der Schale.
Vorteil von Duokopf-Implantaten: Der Bewegungsspielraum, der erforderlich ist, damit die Prothese aus ihrer Pfanne luxiert, ist viel größer, was das Risiko einer Luxation dramatisch reduziert. Sie kann besonders bei Patienten bevorzugt werden, die zuvor eine Hüftluxation hatten, bei Patienten mit schlechter Muskelkontrolle oder bei Revisionsoperationen. Nachteil von Duokopf-Implantaten: Es handelt sich um eine komplexere Struktur, die seltene spezifische Risiken birgt, wie z. B. die “intraprothetische Luxation”, bei der der zweite Kopf aus Polyethylen aus der Metallschale herauskommt. Das Potenzial für Abrieb ist theoretisch etwas anders, da mehrere artikulierende Oberflächen vorhanden sind.
Diese Prothesentypen sind die wichtigsten Optionen, die der Chirurg basierend auf dem Zustand des Patienten bewertet. Jedoch sind die Qualität und Kompatibilität der im Implantat verwendeten Materialien für seinen Erfolg genauso wichtig wie der Prothesentyp.
Kapitel 6: Materialwissenschaft: Das Geheimnis der Haltbarkeit von Implantaten
Einer der kritischsten Faktoren, der die Lebensdauer, Haltbarkeit und Biokompatibilität von Hüftprothesen bestimmt, sind die Materialien, die für die artikulierenden Oberflächen (Kopf und Inlay/Pfanne) verwendet werden. Die Reibung zwischen diesen Materialien und der im Laufe der Zeit auftretende Abrieb beeinflussen direkt die Lebensdauer der Prothese. Hier sind die Hauptmaterialkombinationen:
6.1 Metall-auf-Polyethylen-Artikulation:
Dies ist die traditionelle und am häufigsten verwendete Kombination mit den längsten Nachbeobachtungsergebnissen in der Hüftprothesenchirurgie. Typischerweise artikuliert ein Metallkopf aus einer Kobalt-Chrom-Legierung innerhalb eines Pfanneninlays aus hochdichtem Polyethylen-Kunststoff.
- Konventionelles Polyethylen: Viele Jahre lang als Standard verwendet. Allerdings lösen sich im Laufe der Zeit sehr kleine Partikel (Abriebteilchen) von der Polyethylenoberfläche aufgrund der Reibung mit dem Metallkopf. Diese Partikel können eine entzündliche Reaktion im Körper hervorrufen, die zum Knochenabbau (Osteolyse) um die Prothese führt und letztendlich dazu, dass sich die Prothese lockert. Dies war der häufigste Grund, der eine Revisionsoperation erforderlich machte, oft nach 10-15 Jahren.
- Hochvernetztes Polyethylen (Highly Cross-linked Polyethylene – XLPE): Dies ist eine neue Generation von Polyethylen, die in den letzten 20 Jahren entwickelt wurde und eine Revolution in der Hüftprothesenchirurgie mit sich gebracht hat. Durch ein spezielles Verfahren (Quervernetzung, gefolgt von Schmelzen/Glühen) wird die molekulare Struktur des Polyethylens haltbarer gemacht. XLPE reduziert die Bildung von Abriebpartikeln um bis zu 90 % im Vergleich zu konventionellem Polyethylen. Dies senkt das Risiko von Osteolyse und Lockerung erheblich und verlängert die Lebensdauer der Prothese.
Vorteile (Besonders mit XLPE): Nachgewiesene Langzeitverlässigkeit, geringe Abriebrate (XLPE), Kosteneffizienz (im Vergleich zu Keramik-auf-Keramik). Nachteile: Risiko des Abriebs bei konventionellem Polyethylen, seltenes Risiko eines Inlay-Bruchs (sehr selten).
6.2 Keramik-auf-Keramik-Artikulation:
Bei dieser Kombination bestehen beide artikulierenden Oberflächen aus Keramik (in der Regel Aluminiumoxid- oder Zirkonoxid-Keramik).
Vorteile: Keramik hat die niedrigste bekannte Abriebrate. Daher hat es ein sehr hohes Potenzial, die Lebensdauer der Prothese zu verlängern, insbesondere bei jungen, aktiven Patienten mit langer Lebenserwartung. Das Risiko einer Osteolyse ist sehr gering. Nachteile: Keramik ist spröde. Selten besteht das Risiko eines Bruchs, insbesondere bei hoher Belastung oder plötzlichen Stößen (obwohl aktuelle Keramiken widerstandsfähiger sind, ist das Risiko nicht vollständig Null). Ein weiteres potenzielles Problem ist das “Quietschgeräusch”, das auftreten kann, insbesondere in der Anfangszeit der Nutzung oder wenn die Oberflächen nicht ausreichend geschmiert sind. Dieses Geräusch kann störend sein, nimmt aber normalerweise mit der Zeit ab oder verschwindet. Es ist eine hochpreisige Option.
6.3 Keramik-auf-Polyethylen-Artikulation:
Dies ist heute eine der beliebtesten und am weitesten verbreiteten Kombinationen. Der Femurkopf ist aus Keramik gefertigt (wegen seiner geringen Abriebeigenschaft), und dieser Kopf artikuliert innerhalb eines Inlays aus hochvernetztem Polyethylen (XLPE).
Vorteile: Kombiniert die geringe Abriebeigenschaft von Keramik mit dem reduzierten Abrieb von XLPE. Bietet eine geringere Abriebrate und ein geringeres Risiko für Osteolyse im Vergleich zu Metall-auf-Polyethylen. Hat ein geringeres Bruchrisiko und ein geringeres Quietschpotenzial im Vergleich zu Keramik-auf-Keramik. Die Kosten liegen in der Regel zwischen Metall-auf-Polyethylen und Keramik-auf-Keramik. Bietet ein ideales Gleichgewicht für viele Patienten. Nachteile: Obwohl nicht so gering wie bei Keramik-auf-Keramik, hat XLPE immer noch ein gewisses Abriebpotential (obwohl besser als bei Metall-auf-Polyethylen). Das seltene Risiko eines Bruchs des Keramikkopfes bleibt bestehen.
6.4 Metall-auf-Metall-Artikulation:
Bei dieser Kombination bestehen sowohl der Femurkopf als auch die Acetabulum-Pfanne aus Metall (in der Regel Kobalt-Chrom-Legierung). In der Vergangenheit wurde sie, insbesondere für Hüft-Resurfacing- und einige Totalprothesen-Modelle, wegen ihrer hohen Haltbarkeit und geringen Abnutzungswirkung beliebt.
Vorteile: Hohe Haltbarkeit, theoretisch sehr geringe Abriebrate (allerdings war das praktische Ergebnis anders). Nachteile: Der wichtigste Nachteil und der Grund, warum ihr Einsatz heute sehr begrenzt ist, ist die Freisetzung von Metallionen (Kobalt und Chrom) in den Blutkreislauf aufgrund der Reibung. Diese Metallionen können sich im Körper ansammeln und verschiedene Probleme verursachen:
- Allergische Reaktionen: Einige Patienten können eine Metallallergie entwickeln.
- Lokale Gewebereaktionen: Risiko der Entwicklung von “Pseudotumoren”, bei denen es sich um entzündliche Reaktionen und Schäden am Muskel- und Nervengewebe um die Prothese handelt, die manchmal als Masse erscheinen. Dies kann Schmerzen, Schwellungen und Lockerung der Prothese verursachen.
- Systemische Auswirkungen: Es bestehen Bedenken hinsichtlich der potenziellen Langzeitwirkungen hoher Konzentrationen von Metallionen auf andere Organe wie Herz, Nieren und Nervensystem.
Aufgrund dieser ernsten Risiken wurden viele Metall-auf-Metall-Prothesenmodelle vom Markt genommen, und ihr Einsatz ist weltweit drastisch zurückgegangen. Heute können Metall-auf-Metall-Prothesen nur noch in sehr seltenen und spezifischen Fällen in Betracht gezogen werden, bei sorgfältig ausgewählten Patienten, die umfassend über alle Risiken informiert sind und engmaschig überwacht werden. Als Dr. Ahmet Kaplan ziehe ich es vor, Metall-auf-Metall-Prothesen aufgrund dieser potenziellen Risiken nicht routinemäßig zu verwenden.
Die Wahl des Prothesenmaterials ist eine wichtige Entscheidung, die von vielen Faktoren beeinflusst wird, darunter die Erfahrung des Chirurgen, der allgemeine Gesundheitszustand des Patienten, das Alter, die Aktivitätserwartungen und die Knochenstruktur, und sie muss ausführlich mit dem Patienten besprochen werden.
Kapitel 7: Die Wahl des richtigen Implantats: Ein personalisierter Ansatz
Eine Hüftprothesenoperation ist ein großer Schritt, der die Lebensqualität eines Patienten grundlegend verändern kann. Um diesen Schritt so erfolgreich wie möglich zu gestalten, ist die Auswahl des am besten geeigneten Implantats von großer Bedeutung. Für mich ist jeder Patient anders, jedes Hüftproblem ist anders. Daher wird die Wahl der Prothese niemals mit einem Standardansatz getroffen, sie ist vollständig personalisiert.
Lassen Sie mich teilen, was ich als Orthopäde bei der Auswahl des richtigen Implantats berücksichtige:
- Alter des Patienten: Die Erwartungen und die Belastung, die ein junger und aktiver Patient auf die Prothese ausübt, unterscheiden sich von denen eines älteren und weniger aktiven Patienten. Für jüngere Patienten können haltbarere und langlebigere Optionen wie Keramik-auf-Keramik- oder Keramik-auf-XLPE-Artikulationen oder knochenschonende Optionen wie Hüft-Resurfacing (in sehr ausgewählten Fällen) in Betracht gezogen werden. Für ältere Patienten könnten Optionen mit nachgewiesener Zuverlässigkeit wie Metall-auf-XLPE oder zementierte Prothesen besser geeignet sein.
- Aktivitätsniveau und Lebensstil: Die Prothesenwahl unterscheidet sich zwischen jemandem, der ein sitzendes Leben führt, und jemandem, der regelmäßig Sport treibt oder eine Arbeit hat, die hohe körperliche Aktivität erfordert. Für aktivere Personen werden Materialien bevorzugt, die abriebfester sind.
- Knochenqualität (Knochendichte): Bei Patienten mit geschwächten Knochen aufgrund von Osteoporose können zementierte oder speziell entwickelte unzementierte Prothesen für eine gute Fixierung am Knochen erforderlich sein. Bei Patienten mit guter Knochenqualität können sich unzementierte Prothesen leichter in den Knochen integrieren.
- Körpergewicht: Bei übergewichtigen Patienten ist die Belastung auf das Prothesengelenk größer. In solchen Fällen könnten haltbarere Artikulationsmaterialien und starke Fixierungsmethoden bevorzugt werden.
- Anatomische Struktur und Deformitäten: Wenn anatomische Unterschiede wie angeborene Hüftluxation oder Deformitäten aufgrund früherer Operationen vorliegen, können speziell angefertigte (individuell angepasste) oder Revisionsprothesen anstelle von Standardprothesen erforderlich sein.
- Vorgeschichte von Metallallergie: Es ist wichtig, bei Patienten mit Allergien gegen Metalle wie Kobalt oder Chrom Artikulationen, die Metall enthalten (Metall-auf-Polyethylen, Metall-auf-Metall, Keramik-auf-Metall), zu vermeiden. In solchen Fällen werden Prothesen mit überwiegend Titan und Keramik evaluiert.
- Grund für die Operation: Ist es Arthrose, Fraktur, AVN oder ein anderer Grund? Dies ist ein primärer Bestimmungsfaktor für den Prothesentyp (total vs. partiell).
- Erwartungen des Patienten: Welches Aktivitätsniveau erwartet der Patient nach der Operation? Welche Sportarten möchte er ausüben? Diese Erwartungen prägen die Empfehlungen des Chirurgen bezüglich der Prothesen- und Technikwahl.
Nachdem all diese Faktoren bewertet wurden, bestimmen mein Team und ich den am besten geeigneten Prothesentyp und das Material. Ich teile diesen Prozess offen und transparent mit meinem Patienten und erläutere ausführlich die Vor- und Nachteile sowie die potenziellen Risiken der Prothesenoptionen. Die endgültige Entscheidung wird gemeinsam mit der informierten Teilnahme des Patienten getroffen. Denken Sie daran, die erfolgreichsten Ergebnisse werden durch eine offene Kommunikation basierend auf Vertrauen zwischen Chirurg und Patient erzielt.
Kapitel 8: Die Hüftprothesen-Operation: Wie läuft der Prozess ab?
Die Hüftprothesenoperation ist ein größerer chirurgischer Eingriff, obwohl sie in der Orthopädie und Traumatologie häufig durchgeführt wird. Der Prozess umfasst typischerweise die folgenden Schritte:
- Präoperative Vorbereitung: Verschiedene Untersuchungen wie Bluttests, EKG, Röntgen der Lunge werden durchgeführt, um Ihren allgemeinen Gesundheitszustand zu beurteilen. Sie werden von einem Anästhesisten evaluiert. Ihre derzeitigen Medikamente werden überprüft, und einige müssen möglicherweise vor der Operation abgesetzt werden. Eine präoperative Hautvorbereitung (Duschen, spezielle Seifen) kann durchgeführt werden, um das Infektionsrisiko zu reduzieren.
- Anästhesie: Die Operation wird in der Regel unter Vollnarkose (vollständiges Einschlafen) oder unter Spinal-/Epiduralanästhesie (Betäubung des Unterkörpers) durchgeführt. Ihr Anästhesist wird die sicherste und geeignetste Anästhesiemethode für Sie bestimmen.
- Chirurgisches Verfahren: Nach der Vorbereitung des chirurgischen Teams und der Verabreichung der Anästhesie wird ein Schnitt in die Haut gemacht, um Zugang zum Hüftgelenk zu erhalten (Ort und Größe des Schnitts variieren je nach verwendetem chirurgischem Zugangsweg). Der Chirurg nähert sich dem Hüftgelenk, indem er durch die Muskeln arbeitet oder einige Muskeln vorübergehend trennt. Der beschädigte Femurkopf wird abgetrennt und entfernt. Der beschädigte Knorpel in der Acetabulum-Pfanne im Beckenknochen wird gereinigt und für die Platzierung der Prothesenpfanne vorbereitet. Die Prothesenkomponenten (Acetabulum-Pfanne, Femurschaft, Kopf) werden in den Knochen eingesetzt und fixiert (mittels zementierter oder unzementierter Technik). Die Stabilität und das Bewegungsausmaß der implantierten Prothese werden überprüft. Ein dünner Schlauch, Drainage genannt, kann platziert werden, um überschüssiges Blut aus dem Operationsgebiet abzuleiten (nicht immer notwendig). Die Schnittstelle wird mit Nähten oder Klammern verschlossen und verbunden.
- Dauer der Operation: Eine Hüftprothesenoperation dauert in der Regel 1 bis 2 Stunden, kann aber je nach Zustand des Patienten und der Komplexität der Operation variieren.
- Postoperative Überwachung: Nach der Operation können Sie zur engen Überwachung in den Aufwachraum oder auf die Intensivstation gebracht werden. Schmerzmanagement, Überwachung auf Blutungen und Beurteilung Ihres allgemeinen Gesundheitszustandes werden durchgeführt.
Dieser Prozess mag für den Patienten stressig erscheinen, aber dank moderner Anästhesietechniken und chirurgischer Methoden ist Ihr Komfort während der gesamten Operation gewährleistet, und die postoperative Schmerzbehandlung wird effektiv durchgeführt.
Kapitel 9: Die postoperative Phase: Der Weg zur Genesung
Der Erfolg einer Hüftprothesenoperation hängt ebenso stark, oder vielleicht sogar noch stärker, von der postoperativen Phase, insbesondere von der Rehabilitation, ab wie von der Operation selbst. Um Ihr volles Potenzial mit Ihrer neuen Hüfte zu erreichen, sind Geduld, Disziplin und die Einhaltung der Physiotherapie erforderlich.
- Krankenhausaufenthalt: Die meisten Patienten bleiben nach der Operation 3 bis 5 Tage im Krankenhaus. Während dieser Zeit wird Ihr Schmerz behandelt, es werden Maßnahmen ergriffen, um die mit Bettruhe verbundenen Risiken (wie Blutgerinnsel) zu reduzieren, und Sie werden beginnen, mit einem Physiotherapeuten Ihre ersten Schritte zu machen.
- Schmerzmanagement: Postoperative Schmerzen sind ein erwarteter Zustand, werden aber mit verschiedenen Methoden, einschließlich intravenöser, oraler oder spinaler Medikamente, effektiv behandelt. Die Kontrolle Ihrer Schmerzen ist entscheidend für eine frühe Mobilisation und die Teilnahme an der Physiotherapie.
- Frühe Mobilisation: Einer der wichtigsten Schritte nach der Operation ist, so früh wie möglich (in der Regel einige Stunden nach der Operation oder am nächsten Tag) aufzustehen und mit einem Physiotherapeuten mit dem Gehen zu beginnen. Eine frühe Mobilisation erhöht die Blutzirkulation, reduziert das Risiko von Blutgerinnseln, trainiert die Muskeln und beschleunigt den Heilungsprozess.
- Physiotherapie und Rehabilitation: Dies ist der Grundstein des Genesungsprozesses. Die im Krankenhaus begonnene Physiotherapie wird in ambulanten Rehabilitationszentren oder zu Hause nach der Entlassung fortgesetzt. Ihr Physiotherapieprogramm wird Folgendes umfassen:
- Kräftigungsübungen: Übungen zur Stärkung der Muskeln rund um Hüfte und Bein (insbesondere der Hüftabduktoren – Muskeln, die das Bein seitlich bewegen). Starke Muskeln helfen, die Prothese zu stabilisieren und das Gehen zu erleichtern.
- Bewegungsumfangsübungen: Übungen zur Wiedererlangung und Aufrechterhaltung des Bewegungsumfangs im Hüftgelenk innerhalb der von Ihrer Prothese erlaubten Grenzen.
- Gangtraining: Erlernen des korrekten Gangbildes. Zuerst werden ein Rollator oder Krücken verwendet, und die Unterstützung wird allmählich reduziert, bis Sie ohne Hilfe gehen können.
- Gleichgewichts- und Koordinationsübungen: Erlernen des sicheren Bewegens.
- Verwendung von Hilfsmitteln: Informationen zur Verwendung von Hilfsmitteln, die das tägliche Leben erleichtern, wie z. B. Rollatoren, Krücken, spezielle Toilettensitzerhöhungen, Anziehhilfen für Socken usw.
- Vorsichtsmaßnahmen und Einschränkungen: In den ersten Wochen nach der Operation ist es wichtig, bestimmte Bewegungen zu vermeiden, je nach chirurgischem Zugangsweg und Prothesentyp. Diese “Vorsichtsmaßnahmen” umfassen in der Regel Stellungen, die verhindern, dass die Prothese luxiert, wie z. B. das Hüftgelenk nicht über einen bestimmten Winkel hinaus zu beugen (in der Regel 90 Grad), das Überkreuzen der Beine zu vermeiden und übermäßige Innen- oder Außenrotation der Hüfte zu vermeiden. Ihr Chirurg und Ihr Physiotherapeut werden Ihnen detaillierte Informationen dazu geben. Die Einhaltung dieser Regeln ist von entscheidender Bedeutung, um das Risiko einer Luxation zu reduzieren.
- Vollständige Genesung und Rückkehr zu normalen Aktivitäten: Die vollständige Genesung und Rückkehr zu normalen täglichen Aktivitäten (Gehen, leichte Sportarten, Hausarbeiten) dauert in der Regel 3 bis 6 Monate. Diese Dauer kann jedoch von Person zu Person variieren, abhängig vom allgemeinen Gesundheitszustand, dem Erfolg der Rehabilitation und dem Umfang des chirurgischen Eingriffs. Die Rückkehr zu Sportarten mit hoher Belastung (Laufen, Springen, Kontaktsportarten) wird in der Regel nicht empfohlen, da diese Aktivitäten den Prothesenverschleiß beschleunigen oder zu einer Lockerung führen können. Sportarten mit geringer Belastung wie Schwimmen, Radfahren, Gehen und Golf sind in der Regel sicher.
Denken Sie daran, die Genesung ist ein Marathon, kein Sprint. Seien Sie geduldig, hören Sie auf Ihren Physiotherapeuten, trainieren Sie regelmäßig und kümmern Sie sich gut um Ihren Körper.
Kapitel 10: Mögliche Risiken und Komplikationen
Wie bei jedem chirurgischen Eingriff birgt auch die Hüftprothesenoperation potenzielle Risiken und Komplikationen. Obwohl diese Risiken bei moderner Medizin und chirurgischen Techniken gering sind, ist es wichtig, dass Sie als Patient davon Kenntnis haben. Als Dr. Ahmet Kaplan bespreche ich diese Risiken mit jedem meiner Patienten vor der Operation ausführlich und beantworte alle Fragen, die sie haben.
Die Hauptrisiken sind:
- Infektion: Dies ist eine der schwerwiegendsten Komplikationen bei Prothesenoperationen. Wenn sich eine Infektion im Gewebe um die Prothese entwickelt, können zusätzliche Operationen und eine Langzeit-Antibiotikbehandlung erforderlich sein, und in einigen Fällen muss die Prothese möglicherweise sogar entfernt werden. Maßnahmen werden vor, während und nach der Operation ergriffen, um das Infektionsrisiko zu reduzieren (Antibiotikaeinsatz, sterile Bedingungen im Operationssaal, Hygieneregeln).
- Luxation (Verrenkung): Dies tritt auf, wenn der Prothesenkopf aus seiner Pfanne herauskommt. Dies geschieht in der Regel in den ersten Monaten nach der Operation, wenn bestimmte Bewegungseinschränkungen nicht befolgt werden. Bei einer Luxation kann eine Manipulation oder eine Operation erforderlich sein, um die Prothese wieder in Position zu bringen. Die chirurgische Technik, der Prothesentyp (Duokopf-Prothesen haben ein geringeres Luxationsrisiko) und die Einhaltung der Bewegungseinschränkungen durch den Patienten reduzieren das Luxationsrisiko.
- Blutgerinnsel (Tiefe Venenthrombose – TVT): Es besteht das Risiko, dass sich Blutgerinnsel in den Beinvenen bilden. Diese Gerinnsel können sich lösen und in die Lunge gelangen, was zu einem lebensbedrohlichen Zustand namens Lungenembolie führen kann. Um dieses Risiko zu reduzieren, werden vor oder unmittelbar nach der Operation blutverdünnende Medikamente eingesetzt, Kompressionsstrümpfe getragen und eine frühe Mobilisation gefördert.
- Beinlängendifferenz: Nach der Operation kann es zu einem geringen Unterschied in der Beinlänge kommen. Der Chirurg achtet während der Operation darauf, die Beinlänge auszugleichen, aber manchmal ist ein perfekter Ausgleich nicht möglich, oder ein geringer Unterschied kann für die Prothesenstabilität erforderlich sein. Im Allgemeinen ist dieser Unterschied weniger als 1-2 cm und wird im Laufe der Zeit oder mit speziellen Einlagen tolerierbar.
- Nervenverletzung: Nerven rund um die Hüfte können während der Operation überdehnt oder, selten, verletzt werden. Dies kann zu Taubheitsgefühl, Kribbeln oder Muskelschwäche im Bein führen. Es ist in der Regel vorübergehend, kann aber selten dauerhaft sein.
- Prothesenlockerung oder -abrieb: Nach vielen Jahren kann sich die Prothese vom Knochen lösen (Lockerung) oder die Gelenkflächen können abnutzen, was zu Schmerzen und Instabilität führt. Dies erfordert eine Revisionsoperation. Die Wahl des Prothesenmaterials und die chirurgische Technik beeinflussen diese Risiken.
- Periprothetische Fraktur: Selten kann es während der Operation oder als Folge von Traumata wie einem Sturz nach der Operation zu einer Fraktur im Knochen um die Prothese kommen.
- Blutung oder Hämatom im Operationsbereich:
- Allgemeine Risiken der Operation: Allgemeine Risiken, die mit jedem größeren chirurgischen Eingriff verbunden sind, wie z. B. Reaktionen auf Anästhesie, Herzinfarkt oder Schlaganfall, sind ebenfalls in sehr geringen Raten vorhanden.
Es ist wichtig, dass Sie umfassend über all diese Risiken informiert sind. Denken Sie jedoch daran, dass die Inzidenz dieser Komplikationen mit modernen chirurgischen Techniken, Sterilisationsprotokollen, Maßnahmen zur Vorbeugung von Blutgerinnseln und frühzeitiger Rehabilitation recht gering ist. Die Erfahrung Ihres Chirurgen und die strikte Einhaltung der postoperativen Anweisungen werden Ihnen helfen, diese Risiken zu minimieren.
Kapitel 11: Haltbarkeit des Implantats und Langzeiterfolg
Eine der am häufigsten gestellten Fragen ist: “Wie lange hält ein Hüftimplantat?” Moderne Hüftprothesen sind viel haltbarer als frühere Modelle. Aktuelle Daten zeigen, dass, abhängig vom Typ der Prothese, den Materialien, der chirurgischen Technik und vor allem den individuellen Patienten faktoren, 80-90 % der totalen Hüftprothesen 15-20 Jahre oder sogar 25 Jahre oder länger problemlos funktionieren. Insbesondere die geringen Abriebraten von hochvernetztem Polyethylen und Keramik-auf-Keramik-Artikulationen haben das Potenzial, die Lebensdauer der Prothese zu verlängern.
Faktoren, die die Lebensdauer der Prothese beeinflussen, sind:
- Alter und Aktivitätsniveau des Patienten: Jüngere und sehr aktive Patienten können die Prothese stärker belasten und mehr Verschleiß verursachen, was möglicherweise ihre Lebensdauer verkürzt.
- Körpergewicht: Übergewicht erhöht die Belastung der Prothese.
- Knochenqualität: Schwache Knochen können das Risiko einer Prothesenlockerung erhöhen.
- Verwendeter Prothesentyp und Materialien: Materialen, die abriebfester sind (Keramik, XLPE), und Prothesendesigns, die eine stabile Fixierung gewährleisten, neigen dazu, eine längere Lebensdauer zu haben.
- Chirurgische Technik: Eine Prothese, die mit der richtigen Technik von einem erfahrenen Chirurgen eingesetzt wird, hält länger.
- Postoperative Versorgung: Die Einhaltung der Rehabilitation, das Vermeiden riskanter Bewegungen und die Aufrechterhaltung eines idealen Körpergewichts tragen zur Verlängerung der Lebensdauer der Prothese bei.
Revisionsoperation: Die Operation, die durchgeführt wird, um eine primäre Prothese zu ersetzen, die ihre Lebensdauer erreicht hat, sich gelockert, abgenutzt, infiziert oder wiederholt luxiert hat, wird als Revisionsoperation der Hüftprothese bezeichnet. Revisionsoperationen sind in der Regel komplexer als primäre Operationen, können mehr Knochenverlust mit sich bringen und der Genesungszeitraum kann länger sein. Daher ist es sehr wichtig, die Lebensdauer der primären Prothese so weit wie möglich zu verlängern.
Langzeiterfolg: Der Erfolg einer Hüftprothesenoperation wird nicht nur daran gemessen, wie lange die Prothese an Ort und Stelle bleibt, sondern auch daran, wie stark die Schmerzen des Patienten reduziert werden, wie stark sich sein funktionelles Niveau erhöht und wie sehr sich seine allgemeine Lebensqualität verbessert. Bei den meisten Patienten, die ich in meiner Klinik sehe, weicht nach korrekter Implantatauswahl und erfolgreicher Operation das jahrelange Leiden unter Schmerzen und Einschränkungen einer schmerzfreien Bewegungsfreiheit und einem aktiven Leben. Dies ist die größte Quelle der Zufriedenheit für einen Orthopäden.
Nachuntersuchungen: Regelmäßige Arztkontrollen nach einer Hüftprothesenoperation sind sehr wichtig. Sie werden im ersten Jahr mehrmals und danach in der Regel jährlich untersucht. Auf den bei diesen Kontrollen angefertigten Röntgenbildern werden die Position der Prothese, ihre Beziehung zum Knochen und Anzeichen von Verschleiß überwacht. Potenzielle Probleme können frühzeitig erkannt und notwendige Maßnahmen ergriffen werden.
Kapitel 12: Wiedererlangung der Hüftgesundheit mit Dr. Ahmet Kaplan: Der Konsultationsprozess
Wenn auch Sie unter Hüftschmerzen leiden, wenn Ihr tägliches Leben durch diese Schmerzen eingeschränkt ist und wenn frühere Behandlungen, die Sie versucht haben, nicht ausreichend waren, ist es an der Zeit, einen Facharzt für Orthopädie und Traumatologie aufzusuchen.
Wenn Sie in meine Klinik kommen, höre ich Ihnen zunächst zu. Ich erfahre im Detail, wann Ihre Schmerzen begannen, wo sie gefühlt werden, welche Bewegungen sie verstärken oder verringern und wie sie Ihr tägliches Leben beeinflussen. Anschließend führe ich eine gründliche körperliche Untersuchung durch, um den Bewegungsumfang Ihres Hüftgelenks, die Muskelkraft, Ihre Haltung und Ihren Gang zu beurteilen.
Eines der grundlegendsten Werkzeuge zur Diagnose ist das Röntgenbild. Röntgenbilder des Hüftgelenks im Stehen und in Seitenansicht ermöglichen es mir, den Grad des Knorpelverlusts, Veränderungen im Knochen, das Ausmaß der Arthrose und mögliche Deformitäten im Gelenk zu erkennen. Bei Bedarf kann ich eine Computertomographie (CT) für eine detailliertere Beurteilung der Knochenstruktur oder eine Magnetresonanztomographie (MRT) zur Beurteilung von Weichteilen und Durchblutung anordnen.
Auf der Grundlage all dieser Informationen stelle ich eine definitive Diagnose Ihres Hüftproblems. Wir werden gemeinsam die Behandlungsoptionen bewerten. Wenn eine Operation notwendig ist, werde ich Ihnen mit vollständiger Transparenz erklären, warum sie benötigt wird, welche Art von Prothese für Sie am besten geeignet wäre, wie die Operation durchgeführt wird, den Genesungsprozess und die potenziellen Risiken. Alle Ihre Fragen zu beantworten, hat für mich Priorität. Die Behandlungsentscheidung ist eine gemeinsame Entscheidung, die Patient und Arzt gemeinsam nach Besprechung aller Alternativen und Risiken treffen.
In meiner Philosophie ist die Operation nur ein Anfang. Der Schlüssel zum Erfolg ist eine genaue Diagnose, die richtige Implantatwahl, eine einwandfreie Operationstechnik und vor allem eine effektive postoperative Rehabilitation. In meiner Klinik strebe ich danach, Sie in jeder Phase dieses Prozesses zu begleiten.
Hüftschmerzen sollten kein Zustand sein, der Sie zwingt, Ihr Leben aufzuschieben. Dank der Fortschritte in der modernen Orthopädie und Prothesentechnologie ist es heute möglich, ein abgenutztes oder geschädigtes Hüftgelenk erfolgreich zu ersetzen und unseren Patienten ein schmerzfreies Leben und die Rückkehr zur Aktivität zu ermöglichen.
Die Optionen für Hüftimplantate sind vielfältig und bieten jeweils Vorteile für bestimmte Patienten und Situationen. Es gibt verschiedene Typen wie die totale Hüftprothese, die partielle Hüftprothese, das Hüft-Resurfacing oder Duokopf-Implantate, sowie verschiedene Materialkombinationen wie Metall-auf-Polyethylen, Keramik-auf-Keramik und Keramik-auf-Polyethylen. Die Auswahl der am besten geeigneten Option erfordert eine sorgfältige Bewertung vieler Faktoren, darunter das Alter des Patienten, das Aktivitätsniveau, die Knochenqualität, der allgemeine Gesundheitszustand und die Erwartungen. Dies ist nur nach einer detaillierten Bewertung und Besprechung mit einem erfahrenen Spezialisten für Orthopädie und Traumatologie möglich.
Als Dr. Ahmet Kaplan strebe ich in meiner Klinik danach, jedem meiner Patienten einen individuellen Ansatz zu bieten und den am besten geeigneten Behandlungsplan für seine Bedürfnisse zu erstellen. Eine Hüftprothesenoperation, die von erfahrenen Händen und mit sorgfältiger Planung durchgeführt wird, kann Ihre Lebensqualität erheblich verbessern, Sie von jahrelangem Schmerzleiden befreien und Ihnen Ihre Bewegungsfreiheit zurückgeben.
Wenn auch Sie unter Hüftschmerzen leiden und Ihre Lebensqualität negativ beeinflusst ist, zögern Sie nicht. Konsultieren Sie einen Orthopäden, um mehr über Ihre personalisierten Behandlungsoptionen zu erfahren. Denken Sie daran, jeder Schritt, den Sie in Richtung besserer Gesundheit unternehmen, öffnet Türen zu einer höheren Lebensqualität.
Ich wünsche Ihnen gesunde, schmerzfreie und aktive Tage.
Dr. Ahmet Kaplan